ПЕРША ДОПОМОГА ПРИ...
Уроки Мойдодыра
В каждом доме должна быть аптечка, вернее – набор лекарств и предметов первой помощи. Старый добрый анальгин, бинт, пластырь… Какие средства стоит держать в квартире, на даче или братьв отпуск, особенно если в доме есть дети? Речь пойдет о лекарствах, которые помогут справитьсяс желудочно-кишечными расстройствами. Чаще всего они – плата за некачественную еду или результат несоблюдения элементарных правил гигиены.
Болезни грязных рук
Родители старшего поколения наверняка помнят стихотворение «Мойдодыр».Так замечательный поэт и переводчик Чуковский назвал большой умывальник.Стих стал своего рода поучением для маленькой дочки Корнея Ивановича, которая не любила мыть руки перед едой. Умывальников таких уже нет,а проблема осталась.
Доказано, что во время мытья с кожи человека смывается от 20 миллионов до1 миллиарда бактерий. На руках их очень много; ведь люди постоянно касаются ими дверных ручек и поручней в транспорте, берут в руки денежные купюры, нажимают кнопки клавиатуры на различных автоматах. Все этиповерхности – рассадники бактерий.
Чего греха таить – не все взрослые соблюдают элементарные правила гигиены, что уж говорить о детях. Малыши непоседы, активно познают мир, что называется, «на ощупь». Совсем крохи тянут в рот что попало. Поэтому возможность заболеть так называемыми «болезнями грязных рук» у детейчрезвычайно велика.
На пути микробов мудрая природа поставила много барьеров. К примеру,в слюне и слезах людей содержится вещество лизоцим; оно способно убивать бактерии. Желудочный сок и желчь обладают обеззараживающими свойствами. В стенках кишечника обосновались целые батальоны клеток иммунной системы. И все-таки некоторым интервентам удается прорваться через эти заслоны. В результате – боль в животе, подташнивание, а тои рвота, понос. Шансы заиметь все эти неприятные симптомы многократно повышаются, если дети едят немытые или не прошедшие кулинарную обработку продукты. Известно ведь, что нагревание даже до +60°С приводитк гибели до 95% всех бактерий.
Первая помощь
Что же делать, если у вашего ребенка появились симптомы неполадокв работе желудочно-кишечного тракта? В первую очередь надо вызвать врача.В дневное время необходимо обратиться к участковому педиатру, а в болеепозднее время и ночью – вызвать врача скорой помощи. Не следуетсамостоятельно давать детям антибиотики. Многие из них губят полезную микрофлору кишечника, что при расстройстве желудка тем более нежелательно. Такие препараты должен назначать специалист. Тем не менее,в вашей аптечке должен содержаться ряд препаратов, с помощью которыхв такой ситуации вы сможете оказать первую медицинскую помощь ребенкудо приезда врача.
Вот их перечень.
1. Так называемая марганцовка – марганцовокислый калий. Прекрасное антисептическое средство для полоскания горла и промывания ран. В случаежелудочного отравления ребенку можно дать выпить стакан очень слабого раствора марганцовки (чуть розовый цвет). Такой прием, скорее всего, вызовет рвоту. Результат – своеобразное промывание желудка.
2. Активированный уголь. Обычно продается в таблетках. Он обладаетбольшой поверхностной активностью и работает как своеобразная губка – впитывает токсины, соли тяжелых металлов и еще множество веществ, которым в желудке точно не место. Если ваш ребенок не совсем мал, убедите его разгрызть пару таблеток (они безвкусные) и запить их водой. Малышу можно дать попить растолченный и смешанный с водой активированный уголь.
3. Препарат для лечения и профилактики диареи Энтерол. Он разрешенк применению детям старше 1 года. Угнетает размножение патогенныхи условно-патогенных микроорганизмов. Перечень их довольно длинный. Все –существа малоприятные. Почитайте внимательно инструкцию на упаковке.
4. Часто рекламируемая Смекта. Обычно растворимый порошок в пакетах.Препарат природного происхождения, увеличивает количество слизив желудке и кишечнике, адсорбирует патогенные бактерии и вирусы, не влияяпри этом на моторику кишечника.
5. Порошок Регидрон – предупреждает обезвоживание. Это особенно актуально, если у ребенка сильный понос или частая рвота.
Помогаем микрофлоре
Обычно желудочно-кишечные расстройства негативно влияютна естественную, полезную микрофлору кишечника. Для ее восстановленияможно порекомендовать несколько препаратов:
– Линекс содержит живые молочнокислые бактерии. Они создаютнеблагоприятные условия для размножения патогенных микробов; участвуютв синтезе витаминов В1, В2, РР, К, Е и аскорбиновой кислоты. Препарат разрешено давать грудничкам;
– Йогулакт разрешен к применению с 3-месячного возраста. В его состав входят лактобактерии. Они поддерживают и регулируют равновесие кишечной микрофлоры;
– Хилак форте применяется с грудного возраста. Это препарат для восстановления микрофлоры в кишечнике, в том числе, если нарушения в егоработе связаны со сменой климата. Это важно помнить, если вы поехалис маленьким ребенком в отпуск и в дальней стране у него сразу начались проблемы с кишечником.
Для новорожденных и детей с 3 лет можно рекомендовать препарат Бифидум-мульти-1. Он тоже восстанавливает полезную микрофлору желудочно-кишечного тракта. Для детей постарше – Бифидум-мульти-2 и 3.
Наконец, старинное проверенное средство для нормализации пищеварения даже у грудничков – фенхелевый чай. Иначе это зонтичное растение (Foeniculum vulgare) называют аптечным укропом. Его целительную силу описал еще Плиний. Древние греки считали фенхель символом победыи успеха. Он оказывает отхаркивающее и дезинфицирующее действие.В народной медицине отвар фенхеля пьют, в частности, при метеоризме и приболях в животе. Помогает он и при других недугах.
В завершение следует добавить, что не следует преувеличивать опасность подхватить патогенные микроорганизмы из окружающей ребенка обстановки. Иммунная система малыша нуждается в «обучении» – она должна получать информацию о возможных опасностях. Известно, что дети, растущие почтив стерильных условиях, оказываются не готовыми к столкновениюс банальными микробами. Вместе с тем не надо забывать и о правилахгигиены. Короче, прочтите ребенку стих про Мойдодыра и приучайте всегда мыть руки перед едой.
ПЕРША ДОЛІКАРСЬКА ДОПОМОГА ПРИ НОСОВІЙ КРОВОТЕЧІ.
Носова кровотеча - кровотеча з носа, що може виникнути внаслідок травми, високої температури, високого артеріального тиску чи при захворюваннях крові. Травматична кровотеча виникає через колупання у носі, потрапляння до носу стороннього предмета або через перелами носових кісток.
При носовій кровотечі необхідно посадити дитину біля вмивальника. При цьому вона має трохи нахилити голову вперед і дихати ротом.
Не слід закидати голову, оскільки це пришвидшить зупинку кровотечі, а після заковтування крові може спричинити блювання.
Необхідно слідкувати за тим, щоб дитина не сякалася та не затискала ніс.
Щоб зупинити кров, слід зробити марлевий чи ватний тампон, змочити його 3%- ним розчином перекису водню або холодною водою. Після цього ввести тампон у ніздрю.
• Слід пересвідчитися , що кров не потрапляє до носоглотки. Для цього можна попросити дитину кілька разів сплюнути слину, подивитися , чи вона не офарбована кров’ю. Можна також заглянути дитині до рота.
• Через 10-20 хвилин тампон треба акуратно прибрати, перед цим змочивши його холодною водою за допомогою піпетки.
• Після припинення кровотечі слід проконтролювати, аби дитина не сильно втягувала носом повітря та не сякалася протягом кількох годин.
• Носова кровотеча може виникнути через сухість слизової оболонки. Тому необхідно простежити за достатньою вологістю повітря у приміщенні де перебуває дитина. Якщо повітря сухе, можна увімкнути зволожувач повітря чи повісити вологе простирадло. Можна також змазати ніс дитини зсередини вазеліном.
• У більшості випадків носова кровотеча у дітей минає самостійно. Якщо ж носова кровотеча у дітей сильна і триває більше 10 хвилин, необхідно викликати швидку допомогу.
ПЕРША ДОЛІКАРСЬКА ДОПОМОГА ПРИ ПОРАНЕННЯХ.
Рани – це пошкодження тканин, спричинені механічним впливом, що супроводжується порушенням цілісності шкіряних покривів та слизових оболонок. Залежно від типу травми та предмета, яким завдано поранення, розрізняють різані, колоті, рублені рани тощо.
- Дрібні поверхневі рани зазвичай супроводжуються капілярною кровотечею, яка зупиняється самостійно чи після накладання щільної пов’язки. Глибокі рани можуть спричинити інтенсивну кровотечу ( венозну чи артеріальну ), що загрожує життю потерпілого.
- Перебіг раневого процесу залежить від типу і розміру рани, локалізації та ступеня її інфікування. При незначному інфікуванні рана може загоїтися шляхом первинного натягу. Через 1-2 доби зменшуються больові відчуття. Через 3-4 доби зникають набряк і почервоніння шкірних покривів навколо рани. У разі розвитку запального процесу посилюється біль, з’являється набряк та почервоніння шкірних покривів навколо рани, у потерпілого може підвищитись температура.
- Будь яке пошкодження шкірних покривів може зумовити розвиток запального процесу, а також правця. Тому навіть найдрібнішу рану необхідно обробляти антисептичними засобами.
- Щоб попередити інфікування, дрібні рани слід обробити, виконавши такі дії:
• за необхідності звільнити поранену ділянку від одягу;
• ретельно вимити руки водою з милом, одягнути одноразові гумові рукавички;
• промити рану 3% - ним розчином перекису водню чи мірамістином ; якщо рана неглибока, але забруднена, бажано промити її теплою водою з милом;
• обробити краї рани 2%-ним спиртовим розчином брильянтового зеленого чи 5%-ним спиртовим розчином йоду;
• заклеїти оброблену рану бактерицидним лейкопластиром чи накласти антисептичну пов’язку (необхідно слідкувати, щоб ця пов’язка не забруднювалась і не промокала ).
● Якщо під час оброблення дрібної рани поновилася кровотеча, слід знову накласти щільну пов’язку, допоки кровотеча не зупиниться. Змінювати її лише за необхідності: у разі її намокання чи забруднення.
● Не варто самостійно обробляти рани з високим ризиком інфікування (наприклад, забруднені садни, глибокі колоті рани тощо). Варто звернутися до медичного закладу, де проведуть правильне та безпечне оброблення рани.
● Дрібні садни можна обробити за допомогою пов’язок з рідкими антисептиками (фурациліном, йодопіроном, хлоргексидином тощо) чи маззю на основі полі етиленгліколю.
● Мазі з антибіотиками не слід використовувати для оброблення глибоких ран, оскільки це порушує відтік вмісту рани.
● Концентровані дезінфікуючі засоби можна використовувати лише для знезараження непошкодженої шкіри навколо рани. Оскільки такі речовини найчастіше містять йод, це може спричинити алергічну реакцію.
ДОПОМОГА ДИТИНІ ПРИ ГОЛОВНОМУ БОЛІ.
Головний біль виникає у результаті подразнення нервових закінчень у стінках судин голови чи у мозкових оболонках.
Причини головного болю.
Причинами головного болю можуть бути перенапруження зору, наприклад, при поганому освітленні; порушений зір, якщо дитина не носить окуляри; захворювання очей, наприклад, глаукома.
«Стріляючий», «розривний» чи «пекучий» біль в обличчі та потилиці виникають при невралгії – нервовій хворобі, яка супроводжується болями у тілі людини у місці проходження нерва.
Сильний головний біль, що супроводжується блюванням, запамороченням, високою температурою тіла виникає у разі запалення головного мозку та його оболонок. У такому разі слід негайно звернутися за медичною допомогою.
Досить часто настирливий головний біль, пов’язаний із запальними захворюваннями придаткових пазух носа, може бути результатом черепно-мозкової травми. Нерідко він супроводжує інфекційні захворювання, інтоксикації, неврологічні розлади, захворювання внутрішніх органів. Щоб з’ясувати причини настирливого головного болю, слід обов’язково проконсультуватися з лікарем, Головне – усунути причину, через яку виник головний біль.
Слабкий головний біль.
Якщо клінічні ознаки захворювання відсутні, слабкий головний біль допоможуть подолати: спокій; тепло чи холод, прикладені до голови; склянка чаю;очищувальна клізма.
Головний біль легкого ступеня, повторюється епізодично, не вимагає специфічного лікування. Профілактикою такого болю є дотримання санітарно-гігієнічного режиму – раціональне вітамінізоване харчування, дотримання розпорядку дня, необхідна фізична активність та прогулянки на свіжому повітрі. .
Сильний головний біль.
У випадках сильного болю можна дати дитині знеболювальні лікарські засоби: парацетамол (з розрахунку 10-15 мг/кг маси тіла ), ібупрофен ( з розрахунку 5-10 мг/кг) комбіновані лікарські засоби, що містять кофеін і спазмолітики – лікарські засоби , що знижують тонус, знімають спазми.
Якщо головний біль сильний, частий чи не припиняється після прийому лікарських засобів, дитину слід терміново показати лікарю - невропатологу та провести необхідні діагностичні та лікувальні заходи.
ДЛЯ БАТЬКІВ ЩОДО ПРОФІЛАКТИКИ ГОСТРИХ КИШКОВИХ ІНФЕКЦІЙ.
Шановні батьки! Щоб уберегти ваші родини від таких поширених та небезпечних захворювань, як гострі кишкові інфекції (ГКІ), слід виховувати санітарно гігієнічні навички у сім’ї та змалку привчати дітей до особистої гігієни.
Гострі кишкові інфекції – це група гострих інфекційних хвороб, що характеризуються ураженням шлункового-кишкового тракту з порушенням водно – мінерального обміну, загальною інтоксикацією.
Щоб уникнути ГКІ, після прогулянки, перед приготуванням їжі, у процесі готування та перед їдою слід ретельно мити руки з милом.
Слід регулярно підстригати нігті собі і дитині. Довгі нігті, а також прикраси на руках знижують ефективність миття рук. Це особливо важливо для профілактики ГКІ у дітей раннього віку, до організму яких збудники інфекцій найчастіше потрапляють саме контактно – побутовим шляхом.
Якщо ваша дитина гризе нігті, смокче пальці чи слинить їх, варто відучити її від таких шкідливих звичок.
Для новонароджених та немовлят найнадійнішим способом профілактики ГКІ є грудне вигодовування. Якщо дитину годують штучними сумішами, їх слід готувати безпосередньо перед їдою та у кожному разі не зберігати до наступного годування.
Не варто вживати продукти сумнівної якості. Купуючи продукти на ринку, слід звернути увагу на умови їх зберігання. Особливо небезпечними є продукти, куплені у місцях стихійної торгівлі.
Ліпше вживати пастеризовані молочні продукти. Не слід вживати сире молоко та кисле молоко, приготоване у домашніх умовах.
Для приготування страв та напоїв слід використовувати лише свіжі, неушкоджені та ретельно очищені продукти, чистий посуд тощо. Наприклад, приготований сік слід вживати одразу та не зберігати до наступного годування.
Особливу увагу слід приділяти безпеці продуктів харчування, адже чимало з ним ми вживаємо сирими. Перед вживанням сирих овочів, фруктів і ягід слід ретельно вимити їх проточною питною водою, а потім обдати окропом.
Готуючи їжу, варто пам’ятати що сирі продукти, зокрема птиця, м’ясо, риба, молоко тощо, часто заражені збудниками ГКІ. Запорукою їх знищення є ретельне кулінарне оброблення – температура продукту під час оброблення має становити 1000С. Заморожені м’ясо, риба, птиця мають повністю відтанути перед кулінарним обробленням.
Готові страви бажано вживати одразу після приготування. Страви кімнатної температури, які до того ж зберігаються без дотримання належних умов, є ідеальним середовищем для розмноження мікроорганізмів.
Якщо ви готуєте із запасом чи у вас залишилася частина страви, слід пам’ятати, що готові страви мають зберігатися або гарячими ( при температурі приблизно 600С чи вище ), або холодними ( при температурі приблизно 100С чи нижче ). Це вкрай важливо, якщо ви плануєте зберігати страву 4 – 5 годин або більше.
Не варто водночас зберігати у холодильнику багато теплих страв, оскільки це уповільнює їх охолодження. Якщо всередині готової страви довго зберігається тепло ( температура вище 100С ), мікроорганізми виживають і швидко розмножуються, що може зашкодити вашому здоров’ю та здоров’ю дитини.
Розігрівати заздалегідь приготовані страви варто при температурі не нижче 1000С. Це надійний спосіб уберегтися від мікроорганізмів, які могли розмножуватися в їжі у процесі її зберігання ( правильне зберігання готових страв пригнічує розмноження хвороботворних мікроорганізмів, але не знищує їх повністю ).
Не слід зберігати готові страви поряд із сирими продуктами, щоб уникнути небезпеки перехресного зараження. Збудники ГКІ, які містяться у сирих продуктах, можуть потрапити на готові страви при безпосередньому контакті. Таке перехресне зараження називають видимим. Також розрізняють приховане перехресне зараження, коли збудники ГКІ потрапляють на готові страви через кухонне приладдя, поверхні тощо.
Якщо на ваших руках є порізи чи дрібні рани, їх слід забинтувати чи заклеїти бактерицидним пластиром, перш ніж готувати їжу.
Зберігати продукти харчування слід якомога далі від хатніх тварин, оскільки вини також можуть бути джерелом збудників інфекцій. Для надійнішого захисту зберігайте продукти в ємностях, які щільно закриваються.
Слід завжди зберігати продукти харчування, дотримуючись умов і термінів придатності, що вказані на упаковці.
Варто пам’ятати про чистоту на кухні. На поверхнях для приготування їжі не має бути бруду, пилу, плям. Рушники для витирання та миття посуду слід щодня змінювати.
Для пиття та приготування їжі слід використовувати воду тільки гарантованої якості. Якщо у вас є сумніви щодо її характеристик, ліпше додатково прокип’ятити воду, аби попередити ризик зараження.
ПЕРША ДОЛІКАРСЬКА ДОПОМОГА ПРИ ЗАБИТТЯХ.
Забиття – це закриті пошкодження тканин і органів без істотного порушення їхньої структури, зазвичай спричинені ударом тупим предметом чи падінням. На місці забиттів, як правило, з’являються припухлість або крововилив ( синець ), зумовлені набряком прилеглих тканин і кровотечею з дрібних пошкоджених судин.
Послабити біль при незначних забиттях м’яких тканин допоможе холод. Бажано використовувати спеціальні гіпсометричні ( охолоджувальні ) пакети. У разі їх відсутності можна застосувати підручні засоби: заморожені продукти з морозильної камери ( попередньо обгорнувши їх тканиною), мокру ганчірку чи рушник, охолодити пошкоджене місце під струменем холодної води тощо.
При підозрі на складнішу травму ( перелом, вивих, пошкодження внутрішніх органів тощо) перша долікарська допомога має відповідати тяжкості передбачуваної травми:
• • При порушенні цілісності шкіри накласти стерильну пов’язку;
• • У разі відшарування шкіри, при численних забиттях, забиттях суглобів, внутрішніх органів провести транспортну іммобілізацію (тимчасове фіксування травмованої ділянки на період транспортування до лікувального закладу);
• • При порушенні дихання чи серцевої діяльності негайно розпочати штучне дихання та масаж серця;
• • При підозрі на пошкодження внутрішніх органів потерпілому слід забезпечити спокій, заборонити вставати та ходити – переносити його можна лише на руках чи ношах.
ЗАБИТТЯ ГОЛОВИ.
При забитті голови насамперед необхідно з’ясувати всі обставини травми, адже дитина може отримати струс мозку навіть через падіння з невеликої висоти.
Якщо після удару головою дитина відразу ж починає плакати, а упродовж 15 хвилин заспокоюється – травма мозку малоймовірна. Насторожити після падіння мають такі симптоми: непритомність, біль, припухлість у зоні удару, блідість обличчя, в’ялість, нудота чи блювання. У такому разі необхідно негайно викликати швидку допомогу.
У разі появи гематоми у зоні удару дитину необхідно якнайшвидше показати лікарю. Якщо на місці удару з’явилася рана, слід обробити її краї розчином йоду і накласти стерильну пов’язку.
Якщо в результаті травми дитина пошкодила зуб, їй необхідно прополоскати рот чистою водою і звернутися до стоматолога.
У разі носової кровотечі внаслідок забиття голови необхідно посадити дитину біля вмивальника. Закидати голову не потрібно, оскільки це не пришвидшить зупинку кровотечі, а після заковтування крові може спричинити блювання. На перенісся бажано покласти лід, огорнутий тканиною. Необхідно стежити за тим, щоб дитина не сякалася і не затискала ніс. Якщо носова кровотеча триває більше 10 хвилин, необхідно викликати швидку допомогу.
ПЕРША ДОЛІКАРСЬКА ДОПОМОГА ПРИ ОБМОРОЖЕННІ.
При підозрі на обмороження потерпілого необхідно доставити у тепле, опалюване приміщення. Обережно зняти мокрий одяг і взуття. Якщо взуття не знімається – його слід розрізати.
Важливо не допустити швидкого зігрівання пошкоджених ділянок тіла. Пониження температури у тканинах супроводжується порушенням кровопостачання через різке уповільнення кровоточу в капілярах. Відновлювати життєдіяльність клітин без поновлення кровотоку є небезпечним через те, що обмін речовин у клітині повністю відновлюється, проте не постачається кисень і не виводяться продукти метаболізму. Як наслідок – клітина гине через відсутність кисню і накопичення продуктів обміну, що спричинює появу некрозу тканин навіть при легких ступенях обмороження.
Найбільш ефективний і безпечний спосіб зігріти обморожену ділянку та відновити у ній кровообіг – теплові ванни. Обморожену ділянку тіла занурюють у теплу воду. Упродовж 20-30 хвилин температуру води поступово підвищують від 20 С до 40 С, доки обморожена ділянка не порожевіє та не потепліє.
Після теплової ванни ( або іншого зігрівання ) пошкодженні ділянки тіла необхідно ретельно висушити. На обморожену поверхню накласти септичну теплоізолювальну пов’язку. Не можна змащувати пошкоджені ділянки жиром чи мазями, оскільки це істотно ускладнює подальше оброблення.
Обморожені ділянки тіла не можна розтирати снігом, що такі заходи лише посилюють охолодження, а на шкірі з’являються мікротравми, що створює сприятливі умови для розвитку інфекційного процесу, а надалі – для гнійних уражень м’яких тканин. Легкий масаж і розтирання можливі при І ступені обмороження. При обмороженнях ІІ,ІІІ,ІV ступенів це може призвести до травм судин, що збільшує небезпеку їх тромбозу і глибинного пошкодження тканин.
Велике значення при наданні першої долікарської допомоги мають заходи щодо загального зігрівання потерпілого, зокрема пиття теплих напоїв (чай, молоко). Зазвичай при обмороженнях І ступеня таких процедур достатньо. Якщо колір і чутливість шкіри відновлюються, потерпілий не відчуває болю, то подальше лікування йому не потрібне.
Якщо зберігається блідість обмороженої ділянки, місцеве пониження температури, анестезія чи біль, необхідно терміново доставити потерпілого до лікарні, оскільки такі симптоми вказують на глибоке обмороження м’яких тканин. Якщо перша допомога не була надана до прибуття санітарного транспорту, її необхідно надати під час транспортування.
РЕКОМЕНДАЦІЇ ЩОДО ПРОФІЛАКТИКИ ОБМОРОЖЕНЬ у холодну пору року:
● носити головний убір і одяг з шерсті чи хутра, які залишають повітряний прошарок між тілом та одягом;
● закривати частини тіла, які найчастіше травмуються при обмороженні (пальці рук і ніг, вуха, ніс);
● пити більше теплих напоїв, що поліпшує терморегуляцію організму;
● дозувати тривалість прогулянок.
ПЕРША ЛІКАРСЬКА ДОПОМОГА ПРИ ЕПІЛЕПТИЧНОМУ НАПАДІ.
Напади епілепсії зазвичай не потребують спеціальної медичної допомоги та минають самостійно. Головне – уберегти хворого від можливих пошкоджень.
При падінні хворого слід підтримати на підлогу.
Задля уникнення травмувань хворого слід прибрати предмети довкола нього, аби він не міг їх зачепити.
У кожному разі не слід намагатися силоміць припинити судомні рухи хворого, адже цим можна лише травмувати його. Сівши поряд з хворим, слід лише підтримувати йому голову.
Аби запобігти потраплянню слини у дихальні шляхи, слід злегка повернути голову хворого набік та очистити серветкою рот.
Якщо род хворого трохи відкритий, можна спробувати покласти йому між зубами складений шматок тканини (хустку, серветку чи шматок одягу). Це допоможе запобігти прикусу язика, щік, .пошкодженню зубів. Якщо щелепи стиснуті не слід намагатися відкрити хворому рот.
Після завершення судом слід повернути хворого на бік - задля уникнення западання язика.
Слід намагатися запам’ятати послідовність протікання нападу, аби потім правильно описати його лікареві.
Після припинення нападу рекомендують не будити хворого, якщо він заснув.
Якщо одразу після припинення нападу хворий намагається встати й почати ходити, слід дозволити йому самостійно встати та, міцно притримуючи хворого (якщо досі тривають судоми, однак рідкісні), пройтися з ним.
Слід негайно викликати лікаря, якщо:
• • Розпочався повторний напад;
• • Судомний напад триває більше 3-5 хвилин;
• • Після приступу хворий не опритомнює протягом 10 хвилин;
• • Епілептичний напад стався уперше;
• • Під час нападу хворий все ж отримав травми.
Ребенок проглотил монету, что делать?
Ребенок проглотил монету, что делать? За маленьким ребёнком нужно постоянно смотреть, он только начинает изучать окружающий мир, ему все интересно, но предметы, которые он возьмёт или поднимет с пола, могут быть опасны, так как известно, что дети в раннем возрасте всё берут в рот.
Если ребёнок что-то проглотил, то родители услышат какие-то сипы, ребёнок будет пытаться кашлять. Инородное тело, находящееся в пищеводе у ребёнка опасно для его жизни. В возникшей ситуации родители начинают паниковать и судорожно хвататься за голову.
Многие родители в такой ситуации намерены делать ребёнку клизму, но это категорически запрещается, так как монета может застрять в кишечнике и будет кишечная непроходимость.
Родители, не медлите и вызовите скорую!
До прихода врача запрещается:
-поить, кормить ребёнка;
-пытаться вытряхнуть предмет;
-использовать слабительные средства.
Если ребёнку становится хуже, он закатывает глаза, хрипит, лицо синеет, то родителям необходимо срочно оказывать первую медицинскую помощь. Делать это так, зайдите сзади ребёнка, обхватываете его руками за живот чуть выше пупка и резко начинайте давить движением снизу вверх. Интервал 5 секунд по 4-5 нажатий.
В случае если инородный предмет не вышел, то проводите такие действия до приезда бригады.
Если у вас ребёнок до года, то расположите его у себя на одной руке и рассмотрите ротовую полость, возможно вы что-то увидите, тогда мизинцем аккуратно выскрёбывающими движениями вытащите это. Это в том случае если мы видим там инородное тело, если нет то не пытайтесь в слепую его извлекать.
Если по прошествии времени монета вышла естественным путём, то повода для беспокойства нет. Если не вышла, то обратитесь в детскую поликлинику, чтобы вам сделали рентгеновский снимок.
Дорогие родители не оставляйте своих любознательных детей без присмотра, но если что-то случилось, то вы должны уметь оказать медицинскую помощь до приезда медицинской бригады.
Авторские права защищены сайт: http://detskii-sadro.ru
Ребёнок подвернул ногу. Что делать?
Дети чаще, чем взрослые подворачивают ногу. Это объясняется тем, что у детей суставы на ногах не такие крепкие, как у взрослых, мышечно-связочный аппарат слабый, это провоцирует растяжение связок или вывихи у детей.


Когда ребёнок подвернул ногу, то он жалуется на повреждённый участок, который болит и часто припухает.
Как же помочь ребёнку в такой ситуации?
Подвернул ногу опухла, что делать
Когда подворачиваешь ногу и она слегка опухает, то это нормально. Нога опухает или точнее сказать щиколотка, так как были повреждены мышцы, связки растянулись.
Главное-вы сами успокойтесь, а сразу обратитесь к врачу. При необходимости, то обязательно сделайте рентген, чтобы исключить самые серьёзные последствия.
Если по какой-то причине нет возможности обратиться к врачу или вы уверены, что нет перелома, то посадите ребенка удобно, положите больную ногу на что-то мягкое.
Внимательно осмотрите ногу на наличие повреждений. Если есть на коже ранки или царапины, то промойте их водой и обработайте перекисью водорода. Если на детской ножке просто ушиб, то смажьте больное место мазью «Троксевазин», который используется при лечении растяжения связок.
Ребёнок подвернул ногу. Что делать? Возьмите эластичный бинт и наложите на ногу тугую повязку. Правильно повязку накладывать так: круговыми движениями чередовать обмотку бинтом «восьмеркой». Тугая повязка уменьшит отек, удержит сустав в правильном положении.
Главное-не бинтуйте ногу чересчур туго, это может нарушить кровообращение!
Для того чтобы уменьшить боль, необходимо приложить что-то холодное к больному месту. Это может быть пакет со льдом, мокрое полотенце, некоторые используют замороженное мясо. Холод можно держать 15- 20 минут.
Чтобы нога быстрее перестала болеть, то в ближайшее время не отпускайте ребёнка гулять, проследите, чтобы ребёнок поменьше на неё опирался.
Сделайте на больной участок ноги сетку из йода.
Когда ножка перестанет болеть, уговорите ребенка сделать простые упражнения. Например, нужно поочередно ходить на носочках, пяточках, внутренней и внешней стороне стопы, в первое время придерживайте его за ручку.
Хорошо, если ребёнок будет ходить босиком по песку, гальке. Это будет своеобразной тренировкой и укрепление мышечного аппарата.
Посадите ребенка удобно и уложите больную ногу на что-то мягкое. Внимательно осмотрите ногу- нет ли на ней повреждений. Если есть на коже ранки или царапины, то промойте их водой и обработайте перекисью водорода.
Что делать если ребенок ударился головой
Маленький ребёнок ударился головой, насколько это опасно? После каких симптомов необходимо незамедлительно обратиться к врачу?
Многие родители могут сказать, что когда их ребёнок был маленький, то он обязательно падал с дивана, с коляски или на улице при этом ударялся головой.
Некоторые мамочки просто в ужас приходят от этого. Такое случатся практически со всеми.
Но здесь можно успокоиться, так как природа предусмотрела именно для маленьких деточек определённые защитные механизмы, которые при ударе головой или по голове делают менее рискованными, чем подобные удары детей более старшего возраста. Но это не значит, что маленьким детям можно сколько угодно стукаться головой.
Что делать если ударился головой
Здесь родителей можно немножко успокоить и сказать о том, что риск меньше у маленьких детей, так как у них есть маленькие и большие роднички, которые при ударе головой амортизируют удары.
Так же между головным мозгом и костями черепа есть определённое количество жидкости, которое способно амортизировать удары и у маленьких детей количество жидкости больше, чем у детей по старше.
В большинстве случаев подобные падения заканчиваются благополучно. Но необходимо знать, что, как правило, и благополучно требует определённой информированности родителей, т.е. если после падения или удара головой обнаруживаете у вашего ребёнка симптомы, то вызов врача вы должны произвести незамедлительно.
После каких симптомов необходимо незамедлительно обратиться к врачу?
Да, случаи и симптомы такие есть. Если у ребёнка после падения или удара головой наблюдается потеря сознания любой продолжительности, неадекватное поведение, расстройство речи, необычная сонливость, любые судороги, головная боль, рвота (несколько эпизодов рвоты), неспособность двигать рукой или ногой, разные по размеру зрачки, появление тёмных пятен под глазами или за ушами, кровотечения из носа или ушей, выделение бесцветной жидкости из носа если из этих симптомов что-то есть, то бегом к доктору или доктора к себе вызовите незамедлительно.
Необходимо помнить, что чем лучше вы обезопасите помещение, где находиться ребёнок, тем лучше. Статистика показывает, что дети чаще падают с диванов, столиков для пеленания, прогулочных колясок. В любом случае будем надеяться на лучшее и не думать о плохом. Смотрите за своими детками сами и ни на кого не надейтесь.
Авторские права защищены сайт: http://detskii-sadro.ru
В глаз ребёнку попал песок
В глаз ребёнку попал песок что делать? Да, это очень неприятная ситуация. Случиться это может с каждым.

Ребёнок сразу начинает тереть грязными руками свои глазки, но делать это категорически нельзя, так как можно повредить роговицу глаза и занести инфекцию.
Вы должны знать что в этой ситуации делать, и уметь оказать вовремя правильную медицинскую помощь, чтобы предотвратить серьёзные осложнения.
Что делать если ребёнку попал песок в глаза
Объясните ребёнку, что нельзя моргать и тереть глаза. Спокойно и внимательно осмотрите у ребёнка глаза и постарайтесь найти песчинку, промойте глаза проточной водой. Песчинки должны выйти самостоятельно. Если у Вас нет возможности промыть глаза, то протрите влажной салфеткой и отправляйтесь домой для промывания.
Песок в глазах лечение
После промывания посмотрите ещё раз глаза и убедитесь, что там нет песчинок, то закапайте капли альбуцид, можно развести раствор фурацилина. Это является противовоспалительным средством и поможет избежать инфекций глаз.
После того как закапали каплями посмотрите за ребёнком, чтобы он не лез в глаза, улучшение должно наступить сразу.
В случае если пройдёт 2-3 часа и улучшения нет, ребёнку больно смотреть на свет, у него есть желание почесать глаза, то остаётся очень большая вероятность, что песок остался в глазах и вам надо необходимо обратиться к детскому офтальмологу, чтобы не повредить роговицу.
Авторские права защищены, сайт: http://detskii-sadro.ru
Товста дитина: що робити? Як не допустити ожиріння
Батьки радіють, коли малюк добре їсть. Але пухким карапузом малюк повинен бути перші пару років, і поступово йому слід витягуватися і худнути. А якщо дитина залишається пухкою в 3-5 років і старше, це привід для батьківської тривоги. Поява зайвої ваги в такому віці небезпечна. Що робити, якщо дитина товста.
Як визначається зайва вага у дитини
У медицині є два поняття - «надлишок маси» і «ожиріння». Під надмірною масою розуміють перевищення стандартів за вагою тіла в певному віці, у даної статі і при певному зростанні малюка. Зазвичай відкладення жиру в цьому віці не сильно виражені - малюк просто виглядає здорованем. Але така вага є чинником ризику істинного ожиріння, а ожиріння - це хронічна хвороба з патологічною зміною обміну речовин.
Ожиріння видно і неспеціалісту: дитина крупніше однолітків, її руки, ноги, живіт і стегна - повні, зайвий жир є навіть на обличчі.
Для уточнення ступеня хвороби існують спеціальні таблиці, які визначають зайву вагу і ступінь її надмірності. Вони будуються на показниках зростання, віку і статевої приналежності. Якщо маса тіла дитини вище нормальної приблизно на 15%, це класифікують як надмірна вага. Все, що понад цієї цифри - різні ступені ожиріння.
Чому діти товстіють
Перш за все, поява зайвої ваги - це психологічна проблема: зайва вага не виникає на порожньому місці - це заїдання депресії, мала рухливість, патологічні звички харчування в сім'ї, відсутність друзів і нерозуміння близьких.
Діти страждають від свого зовнішнього вигляду, прагнуть досягати результатів у навчанні, але в компанії стають ізгоями. Це призводить до отримання задоволень від цукерок і солодощів - коло замикається. У підсвідомості відкладається думка - «я нікому не потрібен, навіщо тоді худнути».
Підтримують проблему зайвої ваги самі батьки, культивуючи неправильне харчування і ігноруючи проблему, поки вона не досягне катастрофічних розмірів. Найчастіше батьки повної дитини також товстуни, і вони наївно вважають, що «це у нас конституція така», і продовжують їсти цукерки, здобу і жирні продукти.
Додають у скарбничку ожиріння дитини свою лепту бабусі, підгодовуючи онуків ситніше та смачніше. Однак постійно перерозтягнутий шлунок вимагає великі обсяги їжі, перенапружується і підшлункова залоза - проявляються хвороби.
Товсті діти бувають і у вічно зайнятих батьків, які замість спілкування «відкуповуються» від дітей подарунками та солодощами, не готують нормальної їжі, годуючи дитину напівфабрикатами.
Що робити, якщо дитина товста
Насамперед, необхідно «подружитися» з ендокринологом і під його керівництвом розпочати боротьбу із зайвою вагою. Можливо, знадобиться і допомога психолога, причому всій родині в цілому - лікар створить правильну мотивацію для схуднення, а найефективнішим є схуднення всією сім'єю.
Всім членам родини необхідно буде дотримуватися дієтичних обмежень (хоча б у присутності дитини), щоб подавати приклад малюкові і не спокушати його забороненою їжею. Складно пояснити дитині, чому мама їсть смажену курочку, а вона - варену морквину.
Обмежити необхідно всі потенційно шкідливі і калорійні продукти, замінивши їх овочами, фруктами, малокалорійні молочними стравами. І включити в раціон весь набір продуктів, що порекомендує лікар.
Основою дієти стане поступове зниження калорійності страв і зміна харчових звичок дитини - за один місяць це не здійснити, схуднення і лікування буде довгим. Додатково слід розширити рухову активність дитини. Виберіть їй тренування під силу і інтересам. Спорт посилить витрату калорій і підвищить тонус м'язів малюка.
Саму дієту і її приблизний раціон вам підбере і розпише лікар - з урахуванням бажань і переваг дитини, її віку, ступеня рухової активності і багатьох інших факторів.
Важливо: не можна застосовувати до дитини «дорослих» і модних дієт, і різко намагатися скинути вагу.
Багато проблем ростуть своїм корінням з сім'ї, і необхідно до моменту народження дитини критично поставитися до свого харчування. Саме ми, батьки, формуємо культуру харчування в сім'ї, саме через нас і наші шкідливі звички діти набирають зайві кілограми.
Обмежте споживання в сім'ї булочок, цукерок і шкідливих продуктів, і перенесіть їх споживання на першу половину дня. Правильніше за все для вашої фігури і здоров'я дитини перейти на здорове харчування з народженням малюка - це дозволить вам не готувати їй окремо і звільнити більше часу для занять з дитиною.
Крім того, необхідно сказати жорстке «ні» гіподинамії і сидінню вдома. Потрібно багато часу проводити на повітрі, гуляти і навіть бігати. Таким чином, ви з дитиною будете спалювати ті калорії, що придбали при споживанні солодощів, булочок і ситних страв. Відмінно підійдуть біг або плавання. Цим спортом можна займатися всією сім'єю.
***
Крім цих заходів, необхідно регулярно відвідувати лікаря і перевіряти вагу, коригувати дієту і вселяти в дитини впевненість, що його надмірна вага - це тимчасова неприємність, а вона - найкраща і улюблена.
Якщо у дитини з носа йде кров
Якщо у вашої дитини пішла з носа кров, постарайтеся не панікувати і не нервувати, щоб ще більше не налякати свого малюка. Пам'ятайте, що будь-яке хвилювання може стати причиною підвищення артеріального тиску і тільки збільшить кровотеча.
Причини носової кровотечі 
Причини виникнення носової кровотечі можуть бути найрізноманітнішими. І найчастіше це відбувається внаслідок перевтоми, перегрівання, травм, різних інфекційних захворювань. Крім того, невелика кровотеча з носа може стати наслідком мікротравми слизової оболонки, якщо у дитини є звичка колупати пальцем у носі.
Як надати першу допомогу при носовій кровотечі?
Якщо у дитини пішла кров з носа, необхідно посадити його на стілець прямо, не закидаючи назад голову, і попросити так посидіти. Також можна укласти його в ліжко, підклавши йому під голову кілька подушок. Пам'ятайте, ваше завдання - зменшити приплив крові до голови, це допоможе знизити інтенсивність кровотечі.
Якщо одяг охоплює горло дитини, необхідно її розстебнути. Тепер візьміть невеликий ватний тампон, змочіть його в перекису водню або в якому-небудь рослинній олії і вставте в ту ніздрю, з якої йде кров. Також можна використовувати невеликий ватний кульку, нічим його НЕ змочуючи.
До потилиці дитини, а також до його переніссі необхідно докласти небудь холодне - лід, загорнутий в шматочок тканини, холодне вологе рушник і т.п. Для зменшення інтенсивності кровотечі можна попросити дитину підняти вгору обидві руки. Однак пам'ятайте, кровотеча має припинитися протягом 15 хвилин (це максимум). Якщо цього не сталося, ви обов'язково повинні звернутися до лікаря.
Якщо у вашої дитини було носова кровотеча, необхідно вжити певних заходів і після його зупинки. Так, протягом 2 або навіть 3 днів не рекомендується давати дитині гарячу їжу або пиття.
Крім того, слід захистити дитину від фізичних навантажень і занять фізичною культурою і спортом (хоча б на тиждень). А якщо подібна неприємність сталася з вашою дитиною в жарку пору року, простежте за тим, щоб він поменше бував на сонці (і ніколи - без головного убору).
Якщо носові кровотечі спостерігаються у вашої дитини регулярно, це означає, що у нього слабкі кровоносні судини. Включіть в раціон харчування малюка трохи чорноплідної горобини, вона допоможе у профілактиці носових кровотеч. У цьому випадку доцільно порадитися з лікарем.
Серцево-легенева реанімація

Якщо дихання у потерпілого не визначається, тобто не відчувається потоку повітря, що видихається, не чути специфічного шуму вдиху і видиху, не видно рухів грудної клітки і живота, проводите такі заходи:
укладіть потерпілого на спину;
якщо щелепи потерпілого щільно стиснуті, розсуньте їх яким-небудь плоским предметом (наприклад, черешком ложки) або використовуйте прийоми, показані на
малюнках. Вказівний палець введіть між щокою і останніми зубами [23]. Розкрити рот можна, розтискаючи зуби схрещеними пальцями [24];


закиньте голову постраждалого, створивши тим самим оптимальне положення для дихання. Для цього праву руку підведіть під шию і підніміть її, ліву покладіть на лоб і закиньте голову [25]. Іноді цієї заходів виявляється недостатньо і необхідно, розташувавшись в головах потерпілого, вивести нижню щелепу вперед і вгору [26] ;
перевірте, немає чи в порожнині рота потерпілого знімних зубних протезів, сторонніх тел. При наявності у ротовій порожнині і глотці згустків крові, слизу, сторонніх тіл, блювотних мас видаліть їх пальцем, загорнутим серветкою або носовою хусткою [27].
Якщо спроба виявилася невдалою, застосовуйте удари в межлопаточную область у положенні потерпілого на боці [28], натиснення на верхню частину живота [29] або постарайтеся видалити чужорідне тіло пальцем [30]. До витягання чужорідного тіла, закупоривающего дихальні шляхи, штучна вентиляція легенів безглузда.
 Якщо після відновлення прохідності дихальних шляхів не з'являться ритмічні дихальні рухи грудної клітки або живота, негайно починайте штучну вентиляцію легенів [31]:
Якщо після відновлення прохідності дихальних шляхів не з'являться ритмічні дихальні рухи грудної клітки або живота, негайно починайте штучну вентиляцію легенів [31]:
затисніть пальцями ніс потерпілого і, зробивши вдих, зробіть глибокий плавний видих в рот потерпілого. Слідкуйте за грудною кліткою: якщо все зроблено правильно, вона підніметься під час вдування повітря. Такий спосіб штучного дихання називається «рот до рота». Якщо у потерпілого ушкоджені губи, штучну вентиляцію легенів можна проводити через ніс, рот при цьому закривають, одночасно виводячи нижню щелепу вперед для попередження западання язика. Видих у потерпілого відбувається пасивно, тому після вдування повітря не бороніть самостійного видиху;
 проводячи штучну вентиляцію легенів маленьким дітям іновонародженим, ротом охватывайте одночасно рот і ніс, нагнітайте повітря плавно і в невеликому обсязі, щоб не пошкодити легені [32].
проводячи штучну вентиляцію легенів маленьким дітям іновонародженим, ротом охватывайте одночасно рот і ніс, нагнітайте повітря плавно і в невеликому обсязі, щоб не пошкодити легені [32].
Як правило, зупинка дихання поєднується з зупинкою серця. Після 3-5 вдуваний помацати пульс. Якщо він визначається, продовжуйте штучну вентиляцію з частотою 12-20 вдуваний в хвилину, або через кожні 5 секунд (у дітей кращий більш частий ритм).
З гігієнічних міркувань рот або ніс потерпілого перед початком штучної вентиляції легень прикрийте шматком тонкої тканини (бинтом, косинкою, носовою хусткою).
Штучну вентиляцію легень проводите до відновлення стабільного ефективного самостійного дихання або приїзду машини «швидкої допомоги».
Відновлення кровообігу
 Якщо пульс не визначається, негайно проводите закритий (непрямий) масаж серця.
Якщо пульс не визначається, негайно проводите закритий (непрямий) масаж серця.
Звільніть потерпілого від стягуючого грудну клітку і живіт одягу (якщо це не зроблено перед початком штучної вентиляції легень). Огляньте, чи немає переломів ребер, так як відламками можна пошкодити легені, печінку та інші органи.
Встаньте на коліна (краще зліва від потерпілого), покладіть основу кисті на нижню третину грудини, долоню іншої руки накладіть зверху (пальці не повинні торкатися тіла) [33]. Притисніть грудину в напрямку до хребта на 4-5 см і швидко відпустіть [34]. Повторюйте ці рухи 60 разів у 1 хвилину або трохи частіше. Використовуйте не тільки силу м'язів, але і всю тяжкість свого тіла [35]. У проміжках між натисканнями руки піднімати не слід.
Притисніть грудину в напрямку до хребта на 4-5 см і швидко відпустіть [34]. Повторюйте ці рухи 60 разів у 1 хвилину або трохи частіше. Використовуйте не тільки силу м'язів, але і всю тяжкість свого тіла [35]. У проміжках між натисканнями руки піднімати не слід.
Дітям масаж проводять тільки однією рукою, новонародженим та дітям грудного віку - кінчиками двох пальців, роблячи 100-120 надавлювань за хвилину [36].

При правильному масажі серця під час натискання на грудину відчувається легкий поштовх сонної артерії, спостерігається звуження зіниць, шкіра обличчя і губи рожевіють, з'являється самостійне дихання.
Доцільно проводити масаж серця паралельно з штучною вентиляцією легень [37]. Якщо допомогу надає одна людина, спочатку він двічі вдмухує повітря в легені потерпілого, а потім робить 15 натискань не грудину і т.п.. П. Якщо реанімаційними заходами зайняті дві людини, один проводить штучну вентиляцію легенів, а другий - закритий масаж серця (вдування повітря в легені після 5 натискань на грудину) [38].
Якщо реанімаційними заходами зайняті дві людини, один проводить штучну вентиляцію легенів, а другий - закритий масаж серця (вдування повітря в легені після 5 натискань на грудину) [38].
Штучну вентиляцію легень і зовнішній масаж серця слід проводити до появи у потерпілого пульсу і самостійного ефективного дихання, а якщо цього не відбувається і немає явних ознак смерті - до приїзду «швидкої допомоги».
Асфіксія - Надзвичайна ситуація, при якій необхідно негайно викликати швидку допомогу.
Дії при асфіксії:
- Якщо людина, кашляє і починає синіти, але може відповісти,що поперхнувся, побудьте з потерпілим до тих пір, поки не відновиться його нормальний стан.
- Не давайте потерпілому нічого пити, так як рідина може зайняти місце, необхідне для проходу повітря.
- Якщо потерпілий не може відповісти і лише встані кивнути головою, йому необхідна екстрена допомога.
еанімаціонние дії при зупинці дихання і посиніння потерпілого залежать від його віку. До дорослим і дітям, старше одного року, зазвичай застосовується маневр Геймліха для видаленнячужорідних тіл з верхніх дихальних шляхів і він особливо ефективний при їх повної обструкції.
Цей спосіб вважається найбільш ефективним, оскільки при різкому ударі, направленому під діафрагму, з нижніх часток легенів з силою виштовхується запас повітря, якийніколи не використовується при диханні.
У новонародженого цей стан може бути викликане в основному двома причинами:
1. Наявність зовнішньої перешкоди для вільного дихання: на обличчя дитини може впасти пелюшка, повішена на перила ліжечка, або кут ковдри; крихітка може уткнутись або "заповзти" під ковдру, коли вона неспокійно спить або коли прокидається. Треба сказати про наявність у новонароджених безумовного рефлексу повзання: дитина лежить на животі і, якщо йому під ступні потрапляє щось тверде (бортик ліжечка, пеленального столу), то малюк здатен відштовхуватися ніжками від предмету і здійснювати плазуючі руху, піднімаючи й переміщуючи вперед сідниці . При цьому голова, плечі і руки пасивно просуваються по поверхні. Заплутування в мотузочках підковдри, бампера, низько повешане на ліжечко брязкальце також може стати причиною задухи. Довгі шнурки від чепчиків, сосок-пустушок, ювелірні ланцюжки можуть обвитися навколо шиї дитини, викликаючи у неї задуху, ускладненими зусиллями малюка звільнитися від них. Спільний сон в одному ліжку малюка і батьків, а тим більше - спільний сон крихти в одному ліжку зі старшими братами, сестрами теж небезпечний через можливу задуху новонародженого. Його можуть ненавмисно накрити з головою, притиснути обличчя малюка до свого тіла. Також небезпечно укладати спати малюка на ліжко з гідроматрасом. Крихітка може опинитися між її нерухомими частинами і рухомим матрацом. Не варто надто довіряти старшим дітям догляд за новонародженим. Вони можуть занадто завзято піклуватися про молодшого: занадто його укутати, укрити ковдрою або нагодувати дитину їжею, яка не підходить йому за віком, наприклад, поділитися з ним печивом, особливо якщо крихітка плаче.
2. Попадання чужорідних тіл у дихальні шляхи (найчастіше це бувають харчові маси при зригування, блювоті) є причиною нещасних випадків. Особливо це небезпечно для недоношених, ослаблених дітей, у яких всі захисні рефлекси ще недостатньо розвинені. У таких малюків це може статися під час сну, без появи характерного кашлю в якості захисної реакції, коли організм намагається звільнитися від чужорідного тіла.
Зовнішні ознаки асфіксії
У малюка спостерігається рухове занепокоєння, поперхання, дитина хапає ротом повітря, може бути здавлений приглушений плач (але буває, що діти не плачуть і тим самим не привертають до себе уваги). Можуть з'явитися не властиві раніше хрипкі, свистячі звуки - так зване стрідорозне дихання, охриплий голос або повна його відсутність, несподіваний, нападоподібний кашель, задишка, втягування надключичних ямок, міжреберних проміжків, живота, перелякані очі, утворення великої кількості слини, прискорене, а потім уповільнене серцебиття, ослаблене дихання. Характерні для задухи ціаноз (синювате забарвлення) обличчя, кінцівок, тіла, втрата свідомості, судоми, повне м'язове розслаблення, відсутність рефлексів.
Перша допомога
У такій критичній ситуації часу на очікування медичної допомоги немає, і необхідно розраховувати перш за все на себе.
1. Попросіть людину, що знаходяться поруч викликати "швидку допомогу", і не витрачайте самі на це безцінний час. Звільніть дитині дихальні шляхи: зніміть пелюшку, ковдру з обличчя, приберіть предмети, що здавлюють шию, витріть з лиця харчові маси, що зригнула дитина. Спробуйте гумовою грушею для клізм відсмоктати вміст (харчові маси) з рота і носа. Ротову порожнину можна звільнити від можливих чужорідних предметів пальцем, обернутим серветкою, хусткою. Якщо дитина плаче, хрипить, кашляє, значить, дихальні шляхи частково прохідні. Малюкові треба допомогти відкашлятися, потрібно перевернути дитину вниз головою, поплескати між лопатками або натискаючи ложечкою на корінь язика, викликати блювотний рефлекс. Можна навіть, взявши дитину за ніжки, перевернути її вниз головою і ще кілька разів хлопнути по спині. Також можна зімітувати кашель різким стисненням кистями з бічних сторін нижньої частини грудної клітки і цим спробувати виштовхнути предмет. У більшості випадків цих заходів буває достатньо для виштовхування чужорідного тіла.
Але не намагайтеся схопити пальцями предмет, що застряг у горлі, - так ви можете проштовхнути його ще далі і викликати рефлекторну зупинку дихання.
2. Якщо дані заходи успіху не принесли, дитина не плаче, не дихає, колір шкіри залишається синюшним, пульс і серцебиття не проявляються, необхідно приступати до реанімаційних заходів: штучне дихання і непрямого масажу серця, які виконуються одночасно. Зазначте час, коли ви почали їх робити.
Реанімаційні заходи
Перш за все потрібно покласти дитину на спину на рівну жорстку поверхню (стіл, підлога, земля), а під лопатки покласти пелюшку, одяг, згорнувши його у вигляді валика. Тоді голова потерпілого виявиться закинутою і язик не буде западати, перешкоджаючи проходженню повітря в дихальні шляхи. Після цього дитину треба роздягнути, прибравши весь здавлюючий одяг.
Реанімацію починають з штучного дихання. У новонароджених воно проводиться і в ніс, і в рот відразу. Попередньо зробивши неглибокий вдих, щільно охопіть рот або ніс дитини своїм ротом і зробіть короткий видих приблизно тим обсягом повітря, який може поміститися у вас в роті, але не більше, так як вдихання всього "дорослого" обсягу легенів може призвести до розриву легенів дитини. Існує критерій ефективності штучного дихання - екскурсія (рух) грудної клітки постраждалого, подібна до дихання. Але стежте, щоб при вдиханні повітря у дитини не роздувалися щоки: це свідчить про те, що повітря не потрапляє в легені і допомога неефективна. Перевірте, чи щільно ваші губи охоплюють ніс або рот потерпілого, чи достатньо закинута голова і чи не закупорює язик дихальні шляхи, чи всі чужорідні тіла видалені з ротової порожнини. Щільніше притисніть губи до обличчя дитини, ще раз закиньте голову або додатково звільніть ротову порожнину від чужорідних тіл. У дітей до року частота вдування приблизно дорівнює 20 в 1 хвилину.
Примітка. Пульсацію у новонародженого найпростіше виявити на великому тім"ячку, а також на плечовій артерії: руку дитини відведіть від тіла і поверніть долонею вгору. У середньої третини плеча на внутрішній стороні вказівним та середнім пальцями намацайте пульс між двома м'язами. Перевіряти пульс на сонній артерії, на шиї у новонароджених важко через те, що шия ще коротка, а шкіра на ній має численні складочки.
Для того щоб перевірити серцебиття, необхідно покласти свою долоню на грудну клітку малюка, на область лівої молочної залози. Якщо вам вдається відчути серцебиття, але пульсу на артеріях немає, то серцева діяльність вважається недостатньою і необхідні реанімаційні заходи. Такі заходи необхідні і при відсутності серцебиття.
Після кожного вдиху необхідно робити непрямий масаж серця.
На грудній клітці малюка необхідно знайти точку, на яку слід натискати. Орієнтир такий - вона розташовується на ширину одного пальця нижче лінії, подумки проведеної між сосками, по лівому краю грудини (приблизно в нижній її третини).
Дітям до року необхідно різко натискати на дану точку двома пальцями - вказівним і середнім, при цьому руки треба тримати строго перпендикулярно тілу постраждалого, в ліктях не згинати, зусилля повинні виконувати тільки руками, а не всім тілом, тобто не можна переносити вагу свого тіла на руки, щоб не пошкодити ребра дитини.
Грудну клітку дитини треба обхопити обома руками (великі пальці лежать на зазначеній області) і енергійно стискати її. Частота натисненні на грудну клітку у новонароджених - 120 разів на хвилину. Пам'ятайте, що при виконанні штучного дихання масаж серця переривають, щоб він не заважав дихальним рухам грудної клітини.
Критерій ефективності непрямого масажу серця - поява пульсу на великому тім"ячку і великих судинах (див. вище). Тому, проводячи реанімацію, приблизно раз на хвилину перевіряйте наявність пульсації. У тому випадку, якщо пульсація відновилася, непрямий масаж слід припинити, а штучне дихання продовжувати до відновлення самостійного дихання. Якщо пульс відсутній, продовжуйте реанімацію далі і щохвилини контролюйте пульс. Іноді визначити пульс буває важко через мале наповнення судин або в результаті помилки при пошуку точки нащупання пульсу. Тому через 3-5 хвилин непрямий масаж серця і штучне дихання рекомендується перервати і за зовнішніми ознаками встановити наявність самостійного серцебиття, спонтанного дихання, розміру зіниць. Вузькі зіниці є ознакою відновлення роботи головного мозку.
Чого ви повинні домогтися в результаті всіх реанімаційних заходів? Відновлення життєдіяльності організму, тобто виникнення самостійного дихання, пульсації, серцебиття, звуження зіниць і реакція їх на світло, зміни кольору шкіри з блідого, синюшного на рожевий.
Потім дитину слід доправити до лікарні для всебічного обстеження, особливо якщо асфіксія розвинулася при зригуванні або блювоті. Харчові маси, що потрапили в бронхи з шлунку, є кислими за рахунок шлункового соку і тим самим являються агресивним середовищем для ніжної слизової оболонки дихальних шляхів, приводячи до її пошкодження, запалення. Швидше за все, в такому випадку буде проведена санаційна бронхоскопія (введення в бронхи оптичного апарату, який дозволяє оглянути бронхи і при необхідності провести їх промивання), рентгенограма і призначення антибіотиків.
Якщо при наданні реанімаційної допомоги серцебиття і дихання не відновлюються, а зіниці залишаються широкими, то непрямий масаж серця і штучне дихання слід продовжувати до приїзду "швидкої допомоги" або до серцевої і дихальної діяльності. Рішення про припинення реанімації приймає лікар.
Щоб збільшити час життя кори головного мозку при порушенні життєдіяльності, в перші ж миті після втрати свідомості обкладіть голову дитини чимось холодним (грілкою, пляшками з холодною водою, льодом з холодильника, пакетом із замороженими овочами, замороженим м'ясом і т.д.) .
Якщо на будь-якому етапі реанімації у дитини почалася блювота, поверніть її на бік, пальцем очистіть рот від блювотних мас, знову укладіть на спину і продовжуйте реанімацію.
Профілактика асфіксії
Будьте готові вдатися до порятунку потерпілого: якщо ви коли-небудь опинитеся в подібній ситуації, вам знадобляться навички штучного дихання.
Поради профілактики для дітей
- Не давайте маленьким дітям тверді продукти і маленькі предмети, які можуть заблокувати повітряні шляхи. До таких продуктів відносяться горіхи, насіння, льодяники, горох, і жорстке м'ясо. Такі продукти не рекомендується давати дітям до чотирьох років.
- Нарізайте хот-доги, сосиски і т.д. на маленькі шматочки, коли годуєте дитину.
- Переберія дитячі іграшки. Всі потенційно небезпечні маленькі предмети потрібно сховати.
- Зберігайте маленькі предмети, такі як кнопки і батареї, поза поле зору дитини.
- Не дозволяйте дітям гратися з їжею в роті.
- Попередьте старших братів і сестер, що дрібні продукти і предмети не можна давати молодшим дітям.
- Навчайте дітей ретельно прожовувати їжу перед ковтанням.
1. Після кожного годування дитині слід дати можливість відригнути повітря, захоплене з їжею. Для цього її потрібно потримати якийсь час вертикально і ні в якому разі не класти відразу після годування. Деякі діти (особливо недоношені або ослаблені) можуть зригувати повторно, вже перебуваючи в ліжечку. Для запобігання вдихання вмісту повертайте голову немовляти завжди набік. Якщо зригування часті і рясні, то це є приводом для звернення до лікаря.
2. Вибираючи дитячу постільну білизну і одяг, перевагу слід віддавати товарам без всіляких завязок і т.п. Замість дитячого ковдри можна користуватися спеціальним конвертом для сну, не використовувати занадто великі "дорослі" ковдри. Можна використовувати спеціальні сітчасті ковдри для немовлят.
3. Не слід залишати надовго старших дітей одних близько від новонародженого, сподіваючись на їх дорослість і розважливість, а також класти спати немовляти в одне ліжко з ними. Та й спільний сон в одному ліжку з батьками з погляду можливої асфіксії не надійний.
4. Спільний сон також може бути чинником ризику удушення маляти. Хоча багато молоихі мам кладуть з собою в ліжко малюків, оптимальним все ж таки буде сон у батьківській спальні, але не в батьківському ліжечку. Поставте дитяче ліжечко впритул до свого, опустіть бічну перегородку. З одного боку, це забезпечить безпеку маляти, з іншого - ви будете в безпосередній близькості від своєї дитини і вам не доведеться схоплюватися вночі по кілька разів. Вам буде зручно вночі годувати крихітку, а потім, не встаючи, перекладати його в ліжечко.
5. Для профілактики асфіксії краще викладати дитину по черзі то на один, то на другий бік, тому що в положеннях на спині і на животі є деякі недоліки.
Вченими виявлено певний взаємозв'язок між сном дитини на животі і збільшенням частоти виникнення синдрому раптової дитячої смерті (СРДС). Так називається раптова смерть дитини першого року життя (особливо першого - четвертого місяця) з нез'ясованих причин, на тлі повного здоров'я, частіше в нічні та передранкові години. Пояснити причини цього явища не допомагають ні докладне вивчення медичної історії малюка, ні результати патологоанатомічного дослідження. Поки лише уточнені фактори, що впливають на раптову смерть, за якими можна виділити дітей групи ризику та проводити для них профілактичні заходи. Однак у положенні на животі легше відходять гази при здутті живота немовляти, зміцнюються м'язи спини, формується правильне положення тазостегнових суглобів. І якщо ви не ризикуєте укласти малюка спати на живіт вночі, то цілком можете зробити це вдень, коли дитина знаходиться під вашим контролем. Але й у положенні на спині є свої мінуси. У цьому положенні дітки, які страждають зригування і блювотою, можуть захлинутися блювотними масами. А при недорозвиненій вуздечці язик також легко може западати.
На закінчення відзначимо, що про безпеку маляти треба думати завжди. Він дуже беззахисний і допомогти собі може, хіба що закликаючи оточуючих плачем.
Поради профілактики для дорослих
- Не беріть у рот шпильки і шпильки для швидкого доступу.
- Відкушуйте маленькі шматочки їжі і ретельно пережовувати їжу.
- Пам'ятайте, що алкоголь може послабити жувальну і ковтальні функцію і збільшити ризик асфіксії.
Як виконати маневр Геймліха
- Нахиліть потерпілого вперед, обхопіть його руками нижче ребер і зімкнутими в кулак долонями зробіть швидкий рух всередину і вгору. Повторіть цей маневр до відновленнянормального дихання.
- Якщо потерпілий знаходиться в несвідомому стані, акуратно покладіть його на спину і зробіть кілька поштовхів долонею руки в область нижче ребер. Якщо повітряні шляхи очистилися, а людина все ще залишається без свідомості, почнітьштучне дихання.
- Немовлята більш крихкі, саме тому дуже важливо контролювати свою силу. Поверніть дитину головою вниз, щоб використовувати силу тяжіння при очищенні повітряних шляхів. Якщо дитина перестає дихати чи реагувати на події,почніть штучне дихання.
- 2/ Порядок действий при оказании помощи поперхнувшемуся ребенку по методу доктора Геймлиха
Положите ребенка на спину на твердую поверхность и встаньте на колени в его ногах, или держите его на коленях лицом от себя. Положите средние и указательные пальцы обеих рук на живот ребенка на уровне между пупком и реберными дугами. Энергично надавите на эпигастральную область в направлении вверх к диафрагме, не сдавливая грудную клетку. Будьте очень осторожны. Повторяйте, пока дыхательные пути не освободятся.
Пострадавший должен обязательно должен быть осмотрен врачом, даже при благоприятном исходе.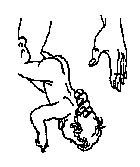
Доктор Комаровский. - При необходимости прием повторить несколько раз, пока дыхательные пути не освободятся.
Не следует хлопать пострадавшего по спине – это может только ухудшить ситуацию. Если дыхательные пути освободились, у человека восстановится дыхание и появится нормальный цвет лица.
Якщо ви сумніваєтеся в правильності дій, негайно викликайте швидку допомогу і кличте когось на допомогу.
Пострадавший без сознания, или к нему нельзя подойти сзади:
Положить пострадавшего на спину. Сядьте верхом на бедра пострадавшего, лицом к голове. Положив одну руку на другу, поместите основание ладони нижней руки между пупком и реберными дугами (в эпигастральную область живота). Используя вес своего тела, энергично надавите на живот пострадавшего в направлении вверх к диафрагме. Голова пострадавшего не должна быть повернута в сторону. Повторите несколько раз, пока дыхательные пути не освободятся.
3.Прием Геймлиха (САМОПОМОЩЬ):
1. Сжать одну руку в кулак и той стороной, где большой палец, положить ее на живот на уровне между пупком и реберными дугами.
2. Ладонь другой руки кладется поверх кулака, быстрым толчком вверх кулак вдавливается в живот.
3. Повторить несколько раз, пока дыхательные пути не освободятся.
Также вы можете опереться на крепко стоящий горизонтальный предмет (угол стола, стул, перила) и произвести толчок в направлении вверх в эпигастральной области.
Воспользуйтесь стулом с высокой спинкой:

Варіації поддіафрагмальних поштовхів:
- У положенні сидячи: маневр може бути виконаний вположенні сидячи. В цьому випадку спинка стільця виконує ефект підтримки.
- Якщо потерпілий великого зростання, то його потрібно покласти на рівну поверхню і застосувати вище описану техніку.
У вас асфіксія, але вам ніхто не може допомогти. Усунутиблокування повітряних шляхів можна двома способами:
- Ви може спробувати застосувати маневр Геймліха, виконуючи поддіафрагмальние поштовхи самостійно.
- Другий спосіб - вибрати в якості опори, наприклад спинку стільця і виконувати поштовхи областю верхньоїчастини живота.
Вагітні /повні люди: Поддіафрагмальние поштовхи можуть бути не ефективні в таких випадках. В даній ситуації слід виконувати поштовхи в області грудей. Будьте обережними при виконанні прийому Геймліха через потенційних ускладнень ввигляді перелому ребер та пошкодження серцевого м'яза.



 Якщо після відновлення прохідності дихальних шляхів не з'являться ритмічні дихальні рухи грудної клітки або живота, негайно починайте штучну вентиляцію легенів [31]:
Якщо після відновлення прохідності дихальних шляхів не з'являться ритмічні дихальні рухи грудної клітки або живота, негайно починайте штучну вентиляцію легенів [31]: проводячи штучну вентиляцію легенів маленьким дітям іновонародженим, ротом охватывайте одночасно рот і ніс, нагнітайте повітря плавно і в невеликому обсязі, щоб не пошкодити легені [32].
проводячи штучну вентиляцію легенів маленьким дітям іновонародженим, ротом охватывайте одночасно рот і ніс, нагнітайте повітря плавно і в невеликому обсязі, щоб не пошкодити легені [32]. Якщо пульс не визначається, негайно проводите закритий (непрямий) масаж серця.
Якщо пульс не визначається, негайно проводите закритий (непрямий) масаж серця. Притисніть грудину в напрямку до хребта на 4-5 см і швидко відпустіть [34]. Повторюйте ці рухи 60 разів у 1 хвилину або трохи частіше. Використовуйте не тільки силу м'язів, але і всю тяжкість свого тіла [35]. У проміжках між натисканнями руки піднімати не слід.
Притисніть грудину в напрямку до хребта на 4-5 см і швидко відпустіть [34]. Повторюйте ці рухи 60 разів у 1 хвилину або трохи частіше. Використовуйте не тільки силу м'язів, але і всю тяжкість свого тіла [35]. У проміжках між натисканнями руки піднімати не слід.
 Якщо реанімаційними заходами зайняті дві людини, один проводить штучну вентиляцію легенів, а другий - закритий масаж серця (вдування повітря в легені після 5 натискань на грудину) [38].
Якщо реанімаційними заходами зайняті дві людини, один проводить штучну вентиляцію легенів, а другий - закритий масаж серця (вдування повітря в легені після 5 натискань на грудину) [38].








